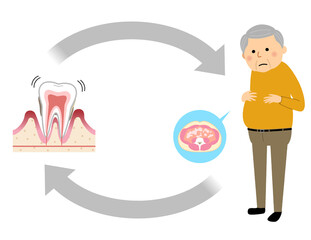
糖尿病とお口の関係、意外と知られていません
私たちの体は、食べたものをエネルギーに変えることで動いています。そのエネルギー源の中心となるのが「ブドウ糖」です。ブドウ糖は血液中に取り込まれ、「血糖」として全身に運ばれます。この血糖の量をコントロールしているのが「インスリン」というホルモンです。糖尿病とは、このインスリンの働きが悪くなったり、分泌が不足したりすることで血糖値が慢性的に高くなる病気です。
「糖尿病」と聞くと、食事・運動・インスリン治療などを思い浮かべる方が多いでしょう。
しかし近年、歯の健康が糖尿病のコントロールに大きく関係していることが分かってきました。
糖尿病の方は歯周病を併発しているケースが多く、放置すると血糖コントロールが難しくなります。
一方で、歯周病を治療・予防することで血糖値が改善するという報告もあります。
つまり、「お口の健康=全身の健康」糖尿病と歯周病は、お互いに悪影響を及ぼす「悪循環の関係」にあるのです!
今回は糖尿病と歯周病の関係についてお話ししていきたいと思います!
1. 糖尿病の基本メカニズム
健康な人では、食事をすると血糖値が上がります。それに反応して膵臓(すいぞう)からインスリンが分泌され、細胞がブドウ糖を取り込むことで血糖値は下がります。
ところが、糖尿病ではこの仕組みがうまく働きません。
原因は主に次の2つです。
-
インスリンが出にくくなる(分泌不足)
膵臓のβ細胞が疲弊してインスリンを作り出せなくなる。 -
インスリンが効きにくくなる(インスリン抵抗性)
肥満や運動不足などが原因で、インスリンが分泌されても細胞が反応しにくくなる。
このような状態が続くと、血液中にブドウ糖があふれ、慢性的な高血糖状態になります。
・インスリンが出にくくなる(分泌不足)とは?
糖尿病の中でも特に「1型糖尿病」や「2型糖尿病」で問題になるのが、膵臓(すいぞう)からインスリンがうまく分泌されなくなることです。
インスリンは、血糖値を下げる唯一のホルモン。
食事をとると血糖値が上がり、それを感知した膵臓の「B(ベータ)細胞」がインスリンを分泌して、血糖を細胞の中に取り込みます。
しかし、何らかの原因でB細胞の働きが悪くなると、インスリンの量が足りず、血糖が体の中に溜まってしまう状態になります。
これが「インスリン分泌不足による糖尿病」です。
・膵臓で起きていること
膵臓のβ細胞は、毎日血糖の上昇に合わせてインスリンを作り、分泌しています。
ところが、以下のような要因が重なると、B細胞が「疲弊」してしまいます。
● 1. 過剰な糖質摂取
甘い飲み物・お菓子・炭水化物の摂りすぎにより、血糖値が頻繁に急上昇。
それに対応するためにB細胞がフル稼働を続けると、次第に働きが弱まり、インスリンの分泌能力が低下します。
● 2. 肥満や内臓脂肪の蓄積
脂肪細胞から分泌される物質(サイトカイン)が膵臓の炎症を引き起こし、B細胞の機能を傷つけます。
また、肥満によってインスリン抵抗性が高まり、「もっとインスリンを出さないと血糖が下がらない」状態が続くこともB細胞の負担になります。
● 3. 加齢
加齢に伴い、膵臓の細胞再生能力が低下します。
年齢とともにインスリンの分泌量が自然に減っていくため、高齢者では特に糖尿病が発症しやすいのです。
● 4. 遺伝・家族歴
家族に糖尿病の人がいる場合、B細胞の働きが弱くなりやすい遺伝的傾向があります。
「太っていないのに糖尿病」といったケースでは、この遺伝因子の関与が大きいとされています。

B細胞が壊れていくメカニズム
インスリン分泌不足が進む過程では、B細胞の「機能低下」から「細胞死」へと進行します。
-
過剰な血糖や脂質による酸化ストレス
→ B細胞がダメージを受ける -
炎症物質(IL-1βやTNF-αなど)の慢性的な分泌
→ B細胞のDNAやミトコンドリアが破壊される -
自己免疫反応(特に1型糖尿病)
→ 免疫細胞がB細胞を“敵”と認識して攻撃
こうしてインスリンがほとんど出なくなると、血糖をコントロールできなくなり、重度の糖尿病になってしまいます。
初期症状は「食後高血糖」から始まる
インスリンが出にくくなる初期段階では、空腹時血糖値は正常でも、食後の血糖値が高くなるのが特徴です。
この状態を「食後高血糖」と呼び、放置するとやがて空腹時も高血糖になり、糖尿病へと進行します。
食後高血糖は、血管を傷つけるリスクが非常に高く、動脈硬化や心筋梗塞などの原因にもなります。
早期発見・早期対応が大切です。
・インスリンが効きにくくなる(抵抗性)
本来、私たちの体の細胞(筋肉・肝臓・脂肪など)は、インスリンの合図を受け取ることでブドウ糖を取り込み、エネルギーに変えます。
しかし、何らかの原因でこの「インスリンの合図」が届きにくくなってしまう状態を インスリン抵抗性 と呼びます。
つまり、膵臓が一生懸命インスリンを出しても、細胞が「その指示を無視してしまう」ような状態です。
その結果、血糖値が下がらず、常に高血糖が続く状態を放置すると、膵臓はさらに多くのインスリンを出そうとして疲弊し、
やがて「インスリン分泌不足」も重なって、本格的な糖尿病へと進行してしまいます。
インスリン抵抗性が起こるメカニズム
インスリンが効かなくなる背景には、体の内部で起こる「代謝異常」や「慢性炎症」が深く関係しています。
① 内臓脂肪の蓄積
最も大きな要因は「肥満」、特にお腹まわりにたまる内臓脂肪です。
内臓脂肪が増えると、脂肪細胞から「悪玉サイトカイン」と呼ばれる炎症物質(TNF-αやIL-6など)が分泌されます。
これらの物質は、インスリンの働きを邪魔し、細胞の糖取り込み能力を低下させます。
つまり、脂肪が多いほどインスリンが効かなくなるのです。
さらに内臓脂肪は、肝臓にも悪影響を及ぼし「脂肪肝」を引き起こします。
脂肪肝になると肝臓の糖代謝が乱れ、血糖値がさらに上がりやすくなります。
② 運動不足
筋肉は、血糖をエネルギーとして取り込む重要な臓器です。
しかし、運動不足が続くと筋肉量が減少し、ブドウ糖の消費量も減ります。
すると血糖が下がりにくくなり、インスリンの効き目も弱まります。
特にデスクワーク中心の生活では、筋肉を使う機会が減り、
体は「省エネモード」になってしまいます。
日常的な運動が、実はインスリン感受性を高める“特効薬”なのです。
③ ストレスと睡眠不足
ストレスが続くと、「コルチゾール」や「アドレナリン」などのホルモンが多く分泌されます。
これらは血糖値を上げる働きがあるため、インスリンの効きを悪くします。
また、睡眠不足も同様にホルモンバランスを乱し、インスリン抵抗性を悪化させることが分かっています。
夜更かしや慢性的な疲労が続くと、体は常に「緊張モード」。これが血糖コントロールを難しくしているケースも多いのです。
④ 加齢による代謝の低下
年齢を重ねると筋肉量が減少し、基礎代謝も下がります。
その結果、インスリンの効きが自然に悪くなります。
さらに、加齢によって細胞の「インスリン受容体」の数が減少することも知られています。
つまり、年齢とともに同じ量のインスリンでも効果が出にくくなるということです。
⑤ 炎症性疾患(歯周病を含む)
ここで重要なのが、慢性的な炎症の存在です。
近年の研究では、歯周病のような炎症性疾患がインスリン抵抗性を悪化させることがわかっています。
歯周病菌が血液中に入り込むと、炎症性サイトカインが全身に広がり、細胞のインスリン受容体に悪影響を与えます。
つまり、お口の中の炎症が血糖コントロールを乱す要因にもなっているのです。

インスリン抵抗性のサインとは?
インスリン抵抗性は初期段階では自覚症状がほとんどありません。
しかし、次のような体の変化が見られたら要注意です。
-
食後すぐに眠くなる・だるい
-
甘いものを食べると頭がぼんやりする
-
体重が増えやすくなった
-
血圧や中性脂肪が高い
-
肝機能異常(脂肪肝)を指摘された
-
首の後ろや脇に黒ずみ(黒色表皮症)がある
これらは体が「インスリンが効きにくくなっている」サインです。
インスリン抵抗性の改善方法
インスリン抵抗性は、生活習慣の見直しで十分に改善できます。
ポイントは「脂肪を減らし、筋肉を増やす」ことです。
① 食事の工夫で脂肪を減らす
-
腹八分目を意識する
-
炭水化物を減らし、野菜・たんぱく質を増やす
-
間食・夜食を控える
-
油の質を見直す(オリーブオイル・青魚など良質な脂を摂る)
② 運動でインスリンを効かせる体にする
-
有酸素運動(ウォーキング・サイクリング)を1日30分
-
筋トレ(スクワット・腹筋など)を週2~3回
筋肉を動かすことで、細胞内の糖輸送体(GLUT4)が増え、
インスリンが効きやすくなります。
「動かすほどインスリンが働きやすい体」になるのです。
③ 睡眠とストレスのケア
-
6〜7時間の質の良い睡眠を取る
-
寝る2時間前のスマホやカフェインを控える
-
深呼吸・瞑想・ストレッチなどでリラックス時間を持つ
心と体が休まると、副交感神経が優位になり、インスリン感受性が回復しやすくなります。
④ 歯周病治療・口腔ケアも欠かせない!
インスリン抵抗性を悪化させる要因の一つが、歯周病による慢性炎症です。
歯周病菌が血中に入ると、肝臓や筋肉の細胞で炎症を起こし、インスリンの働きを阻害してしまいます。
そのため、歯科での定期的なクリーニングや歯ぐきの検査は、糖尿病予防・改善にも大きな意味があります。
最近の研究では、歯周病治療によってHbA1c(血糖値の指標)が0.4%ほど改善したという報告もあります。
お口の健康を守ることは、まさに「血糖値を守ること」です!
歯科との関係:口の炎症が膵臓に負担をかける?
最近の研究では、「慢性的な歯周病が膵臓のB細胞の働きを弱める」ことも指摘されています。
歯周病菌が血液に入り、炎症物質が全身に広がると、膵臓にも炎症反応を引き起こす可能性があるのです。
つまり、歯周病の放置はインスリン分泌低下にもつながり得るということ。
歯科での定期的なクリーニングや口腔内の炎症管理は、糖尿病の進行を抑えるうえでも非常に重要です。
インスリンを守る=血糖を守る=体を守る
「インスリンが出にくくなる」というのは、膵臓が長年の負担に耐えきれず、助けを求めているサインです。
生活習慣の改善と、定期的な医科・歯科でのサポートにより、β細胞を守り、インスリンを少しでも長く働かせることができます。
そして、歯周病を防ぎ、口の中の炎症を減らすこともまた、膵臓を守ることにつながります。
糖尿病とお口の健康は切り離せない関係です。
「歯科でのケアが、実は血糖値を守っている」――その意識が、健康寿命を大きく変えていきます。
2. 糖尿病の種類
糖尿病は大きく分けて以下の4つのタイプがあります。
① 1型糖尿病
主に若年層に発症し、膵臓のβ細胞が壊されてインスリンがほとんど作られなくなる病気です。自己免疫反応が原因で起こるとされており、インスリン注射が不可欠です。
② 2型糖尿病
日本人の糖尿病の約90%以上がこのタイプです。生活習慣(食べ過ぎ・運動不足・肥満・ストレスなど)が大きく関与し、**インスリンの効きが悪くなる(インスリン抵抗性)**ことが中心的な問題です。
③ 妊娠糖尿病
妊娠中のホルモン変化で一時的にインスリンの働きが悪くなり、高血糖になる状態。出産後に改善することも多いですが、将来的に2型糖尿病へ進行することがあります。
④ その他の糖尿病
遺伝子異常や膵臓の病気、薬の副作用などによって発症する糖尿病もあります。
3. 糖尿病の主な症状
初期の糖尿病は自覚症状が少なく、「気づかないまま進行する」ことが多いのが特徴です。
しかし、血糖値が高い状態が続くと、次のような症状が現れます。
-
のどが渇く・水をたくさん飲む
-
トイレが近くなる(多尿)
-
疲れやすい・だるい
-
体重減少(食べているのに痩せる)
-
傷が治りにくい
-
手足のしびれや冷え
-
視力の低下
これらの症状が見られる頃には、すでに糖尿病が進行していることも少なくありません。
4. 糖尿病が引き起こす合併症
糖尿病の怖い点は、血糖値が高い状態が長く続くことで全身の血管や神経がダメージを受けることです。これを「糖尿病合併症」といいます。主なものを紹介します。
① 糖尿病網膜症
目の網膜にある細い血管が障害され、視力が低下します。放置すると失明のリスクも。
② 糖尿病腎症
腎臓の血管が傷つき、尿にたんぱくが出るようになります。進行すると人工透析が必要になる場合もあります。
③ 糖尿病神経障害
手足のしびれ・感覚鈍麻・足の潰瘍などを引き起こします。重症化すると壊疽(えそ)に進展することも。
これら3つは「糖尿病の三大合併症」と呼ばれています。さらに、動脈硬化が進むことで、心筋梗塞や脳梗塞など命に関わる病気のリスクも高まります。
5. 糖尿病とお口の関係
近年注目されているのが、糖尿病とお口の健康、特に歯周病との深い関係です。
実は、糖尿病と歯周病は「双方向の関係」にあります。
● 糖尿病が歯周病を悪化させる
高血糖状態が続くと、白血球の働きが低下し、感染に対する抵抗力が落ちます。
その結果、歯ぐきに細菌が繁殖しやすくなり、歯周病が進行しやすくなるのです。
また、血管がもろくなることで歯ぐきの血流も悪化し、炎症が治りにくくなります。
● 歯周病が糖尿病を悪化させる
歯周病菌が作り出す毒素や炎症物質(サイトカイン)は血液を通じて全身に広がり、インスリンの働きを妨げ、血糖コントロールを悪化させる原因になることが分かっています。
つまり、歯周病を治療することで血糖値が改善するケースも多く報告されているのです。

6. 糖尿病予防・改善に役立つ生活習慣
糖尿病は生活習慣と深く結びついている病気です。毎日のちょっとした意識が、予防にも改善にも大きく影響します。
① 食事の工夫
-
よく噛んで、ゆっくり食べる
-
野菜・海藻・きのこ類を多めに摂る
-
炭水化物・甘い飲み物を控える
-
規則正しい時間に食事をとる
② 運動習慣をつける
有酸素運動(ウォーキング・サイクリングなど)は血糖値を下げ、インスリンの働きを助けます。
1日30分程度、無理のない範囲で継続することが大切です。
③ 睡眠とストレス管理
睡眠不足やストレスはホルモンバランスを乱し、血糖コントロールを悪化させます。
深呼吸やストレッチ、趣味の時間を大切にして心身を整えましょう。

7. 歯科でできる糖尿病ケア
歯科医院では、単に歯を治すだけでなく、全身の健康を支える窓口としての役割も果たしています。
糖尿病と診断された方、またはその予備軍の方こそ、以下のようなケアが大切です。
-
定期的な歯周病検査とクリーニング
歯石除去や歯ぐきの状態チェックを定期的に行い、炎症を抑えることで全身の炎症反応も軽減します。 -
セルフケアの指導
正しいブラッシング方法、歯間ブラシやフロスの使い方を習慣化しましょう。 -
血糖値や体調との連携
内科と歯科が連携することで、より安全で効果的な治療が可能になります。
8. 糖尿病と口腔ケアの新常識
最近の研究では、「口腔内環境を整えることが糖尿病の改善に役立つ」ことが明らかになっています。
歯周病治療を受けた糖尿病患者の中には、HbA1c(血糖コントロールの指標)が平均で0.4%ほど改善したという報告もあります。
つまり、「歯科治療=お口の健康を守ること」ではなく、
「歯科治療=全身の健康を守ること」なのです。
お口から始まる糖尿病予防
糖尿病は一度発症すると長く付き合っていく必要のある病気ですが、
生活習慣や口腔ケアを見直すことで進行を抑えることができます。
歯周病は「沈黙の病気」と呼ばれ、自覚症状が少ないまま進行します。
しかし、その影響はお口の中にとどまらず、全身の血糖コントロールや健康寿命にも関係しているのです。
健康な歯ぐきときれいな口腔環境を保つことは、糖尿病の予防・改善にも直結します。
お口のケアが、あなたの全身の健康を守る第一歩になります!
お口の中がネバネバするなど、心配事がありましたらぜひ一度検診にお越しください!